A l'heure actuelle, seule la prescription d'aspirine à faible dose (100-150 mg/j) dès le premier trimestre de la grossesse a démontré un bénéfice préventif. Ce bénéfice s'estompe lorsque l'aspirine est prescrite après 16 SA et le succès de la stratégie préventive repose sur l'identification précoce des patientes à risque dès le début de la grossesse.
Identifier les patientes à risque de pré-éclampsie
La détermination du risque de pré-éclampsie s'est longtemps basée sur l’histoire obstétricale et/ou les facteurs maternels. Ainsi, différentes approches ont été proposées par les sociétés d'experts avec des variations considérables sur les indications à l'aspirine entre les pays. Si la décision de débuter de l'aspirine en cas de facteurs de risque maternels majeurs (hypertension artérielle, maladie rénale ou auto-immune, SAPL...) et/ou d'un antécédent obstétrical (antécédent de PE avant 34 SA et/ou plusieurs antécédents de PE) reste valable, cette approche ne permet pas de déterminer le risque de pré-éclampsie chez les patientes en bonne santé et chez les primigestes.
Le dépistage combiné de la pré-éclampsie en pratique
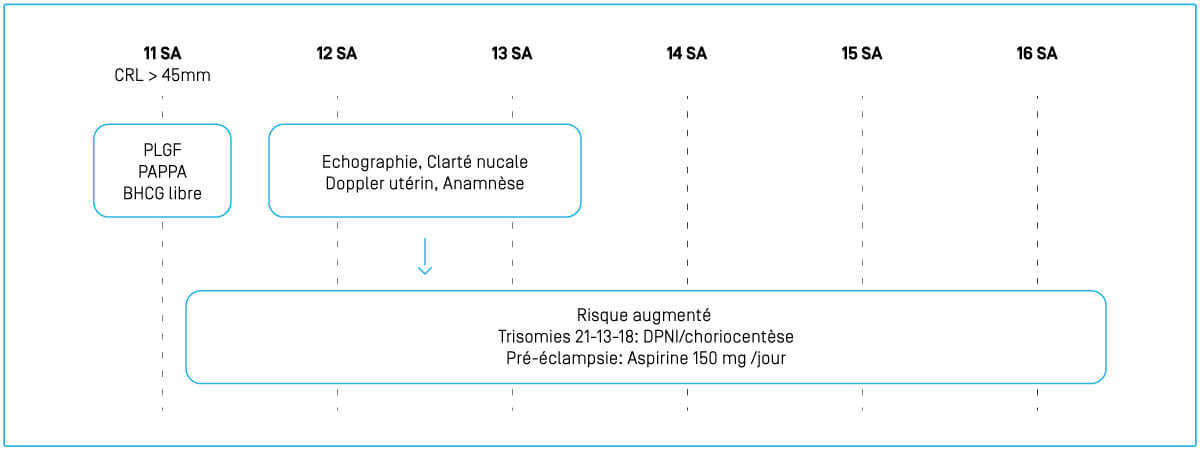
La Fetal Medicine Foundation (FMF) de Londres a développé et validé un algorithme combinant les caractéristiques maternelles (*) , les antécédents obstétricaux, le dosage d’un biomarqueur synthétisé par le placenta le PLGF (Placental Growth Factor), la mesure des doppler des artères utérines ainsi que la prise de tension artérielle selon un protocole très précis. Le dépistage se fait lors de l’échographie du 1er trimestre (à 11-13 SA.) en même temps que le dépistage des trisomies 21-13 et 18 et des anomalies foetales.
Le PLGF est diminué au cours du 1er trimestre de la grossesse chez les patientes à risque.
Idéalement le PLGF (remboursé par les caisses maladies) est prélevé en même temps que la PAPPA et BHCG libre, quelques jours avant l’examen échographique, mais pas avant 11 SA, permettant ainsi de calculer le risque directement lors de l’examen échographique Une certification, sur le même modèle que pour la mesure de la clarté nucale, est obligatoire pour l’examen des doppler utérins.
Cette stratégie de dépistage de la pré-éclampsie existe depuis 2017, date à laquelle les centres EchoFemme, membres du réseau MFM, l’ont introduite dans le cadre de leurs cliniques du 1er trimestre.
Cet algorithme est très performant pour la détection des pré-éclampsies très précoces. Il permet de détecter 90% des pré-éclampsies avant 34 semaines et 75% avant 37 semaines, et présente un taux de faux-positif de 10%. Il est à noter que ce test est moins performant pour les pré-éclampsies tardives après 37 SA : taux de détection de 45%.
*Caractéristiques maternelles à signaler
- Parité / poids / taille / type de conception / tabac / hypertension chronique / lupus érythémateux disséminé / syndrome des antiphospholipides / antécédents de pré-éclampsie chez la mère de la patiente
Prévention et suivi des grossesses à risque
Une prophylaxie par Aspirine à faible dose sera introduite lorsque le risque de pré-éclampsie calculé au 1er trimestre de la grossesse est > à 1/100. L’aspirine doit être prise le soir pour une meilleure efficacité. Si le PLGF est prélevé quelques jours avant l’échographie, les patientes à risque peuvent ainsi directement commencer l’aspirine et celles à bas risque être rassurées. L’aspirine doit être prescrite avant 16 SA pour être efficace et poursuivie jusqu’à 36 SA.
Le suivi de grossesse sera adapté en fonction, avec des contrôles plus fréquents chez les patientes à risque et un suivi allégé pour les patientes à bas risque. Si une situation de pré-éclampsie devait se présenter, le réseau MFM de l’Hôpital de la Tour, les gynécologues et les soins intensifs sont prêts à intervenir.
Dr med., MSc Agnès Ditisheim & Dre Romaine Robyr
Références:
- Avis d’experts n°57 de l’Académie de Médecine Foeto-Maternelle de la SSGO
- Chaemsaithong P et al. First trimester preeclampsia screening and prediction, Am J Obstet Gynecol 2020 Jul 16;S0002-9378(20)30741-9
- Aspirin versus Placebo in Pregnancies at High Risk for Preterm Preeclampsia. Rolnik DL, Wright D, Poon LC, O'Gorman N, Syngelaki A, de Paco Matallana C, Akolekar R, Cicero S, Janga D, Singh M, Molina FS, Persico N, Jani JC, Plasencia W, Papaioannou G, Tenenbaum-Gavish K, Meiri H, Gizurarson S, Maclagan K, Nicolaides KH.N Engl J Med. 2017 Aug 17;377(7):613-622. doi: 10.1056/NEJMoa1704559. Epub 2017 Jun 28.