Notre mission au 1er trimestre : dépister et prévenir
La plupart des échographies du 1er trimestre, sont rassurantes et confirment le bon déroulement de la grossesse. Seuls 3 à 5 % des fœtus vont présenter des anomalies et seules 5 à 10 % des mères vont présenter des complications, principalement la pré-éclampsie, le diabète gestationnel et l’accouchement prématuré.
Les problèmes sont donc rares, mais sérieux, et les dépister tôt lors de l’échographie du 1er trimestre qui se pratique vers 12 semaines d’aménorrhée (12 SA), est notre mission.
Nous rassurons au plus tôt les patientes dont la grossesse est à bas risque et prenons en charge au plus vite les patientes qui présentent une grossesse à risque. Vous rassurer et vous informer dès que possible est à nos yeux une nécessité.
Depuis 2009, les centres Echofemme ont tissés des liens étroits avec votre médecin gynécologue et votre sage-femme. La multidisciplinarité étant notre force, nous travaillons en réseau avec des médecins spécialistes : cardiopédiatres, généticiens, radiopédiatres, pédiatres, néonatologues, chirurgiens pédiatres, médecins internistes, diabétologues, pédopsychiatres, psychologues) indépendants ou hospitaliers. Nous collaborons étroitement avec les maternités des Hôpitaux Universitaires de Genève et Lausanne, de même qu’avec les maternités privées.
Objectifs
Objectifs de l'échographie du 1er trimestre:
- création du lien parents-enfant
- apprécier la vitalité du fœtus
- dater la grossesse et donc l’âge fœtal à 5 jours près par la mesure de la longueur cranio-caudale du fœtus (de la tête aux fesses)
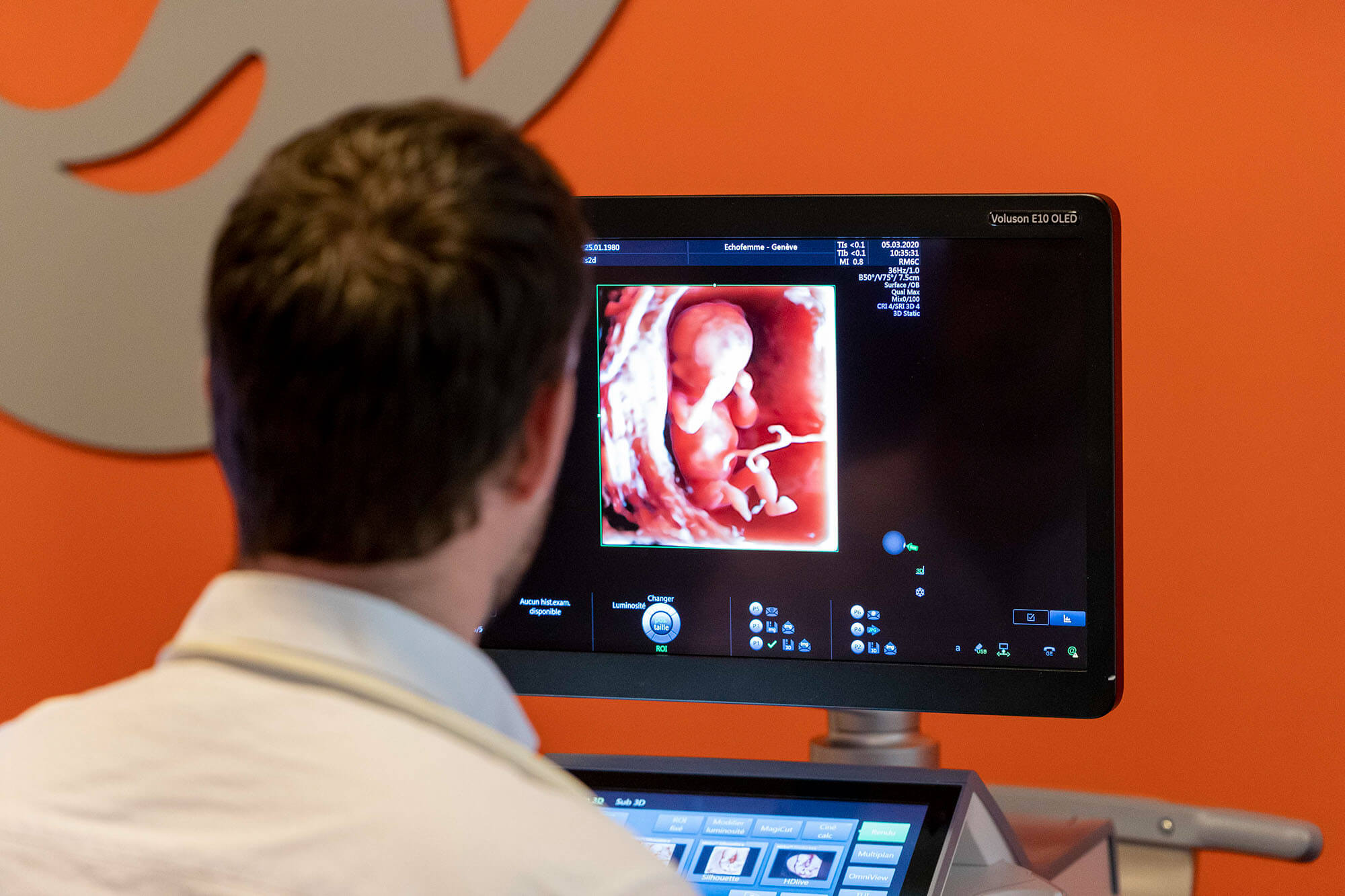
- dépister les anomalies morphologiques, qui sont des anomalies anatomiques. A ce stade précoce elles sont déjà nombreuses à être visibles
- dépister les grossesses multiples (jumeaux, triplés) et voir s’il y a 1 placenta (grossesse gémellaire monochoriale) ou 2 placentas (bichoriale). Une grossesse monochoriale est plus à risque et nécessite un suivi échographique tous les 15 jours.
- dépister les anomalies du placenta, tel un placenta accreta (envahissement d’une cicatrice d’ancienne césarienne).
- 2 calculs de risques sont réalisés pour :
- dépister les trisomies 21, 13 ou 18. Le calcul de risque des trisomies est basé sur votre âge, la mesure de la clarté nucale du fœtus et une prise de sang (dosage des marqueurs sériques Bêta-HCG et PAPP-A).
- dépister les patientes à risque de pré-éclampsie et de retard de croissance intra-utérin (RCIU). Le calcul de risque de la pré-éclampsie et du RCIU est basé sur votre tension artérielle, la mesure du flux dans vos artères utérines (par doppler), un questionnaire médical et une prise de sang (dosage du PLGF).
Vos résultats
Vous repartez avec tous vos résultats
EchoFemme propose d’effectuer un bilan unique avec un rendu immédiat des calculs de risque le jour de l’échographie.
Pour avoir vos résultats le jour de votre échographie, une prise de sang (dosage des marqueurs sériques et du PLGF) doit être impérativement effectuée 2 à 3 jours avant votre venue à EchoFemme.
Votre médecin vous fournira la prescription nécessaire. Les photos de votre échographie seront envoyées directement sur votre email.

Votre rendez-vous
Avant de venir à votre rendez-vous
- Prenez le bon d’examen EchoFemme donné par votre médecin
- Ne mettez pas de crème, d’huile ou de gel douche sur votre ventre durant les 5 jours qui précèdent votre échographie
- Si vous voulez avoir vos résultats de la trisomie et de la pré-éclampsie le jour de votre échographie il est impératif de faire la prise de sang pour le dosage des marqueurs sériques 2-3 jours avant votre rendez-vous à EchoFemme et de demander au laboratoire de nous envoyer la copie. Ceci vous permet d’avoir tout de suite vos résultats concernant les trisomies et la pré-éclampsie. Si les résultats montrent un risque augmenté de trisomie, le test non invasif (TPNI) peut être fait le jour même chez votre médecin ou chez EchoFemme. Si les résultats montrent un risque augmenté de pré-éclampsie, vous pouvez commencer l’aspirine immédiatement (s’il n’y a pas de contre-indication)
- Ne venez préférablement pas avec vos enfants : l’examen est long pour eux et nous avons besoin de toute votre attention.
- Ayez une adresse e-mail pour l’envoi des photos de votre échographie

Pourquoi suggérons-nous de ne pas venir avec vos enfants ?
Parce que nous sommes comme des pilotes durant un atterrissage : nous sommes concentrés et attentifs pour vérifier des dizaines de paramètres qui concernent votre enfant et requièrent toute notre attention. Fréquemment, et c’est normal, des enfants encore jeunes ont d’autres envies que de rester calme et silencieux durant 30 à 40 minutes, ce qui nous déconcentre. De plus ils capteraient votre attention alors que vous avez besoin d’apprécier ce moment et d’être réceptive aux informations médicales que nous pourrions vous transmettre. Nous vous remercions par avance de votre compréhension.
Pour prendre rendez-vous
Centre Rive Droite: EchoFemme La Tour
- Par téléphone : +41 22 719 79 79
Centre Rive Gauche: EchoFemme Rive
- Par email : echofemme@latour.ch
Trisomie

Il existe plusieurs types de trisomies, mais les plus fréquentes sont la trisomie 21, la 18, et la 13. Les trisomies sont dues à un chromosome supplémentaire dans le noyau de chaque cellule de votre fœtus, ce qui crée différentes anomalies dans le fonctionnement des cellules. Dans la grande majorité des cas, cette maladie chromosomique n’est pas héréditaire.
Le dépistage des trisomies par le test du Calcul de risque du 1er trimestre
Ce test permet d’estimer votre risque d’avoir un enfant porteur d’une trisomie et s’effectue lors d’une seule visite médicale à Echofemme grâce à 3 éléments :
- votre âge : plus l’âge augmente, plus votre risque de base est élevé
- la clarté nucale (petit espace à l'arrière de la nuque du fœtus) : plus il est grand, plus le risque de trisomie augmente
- une prise de sang pour le dosage de deux marqueurs sériques appelés Bêta-HCG et PAPP-A
Idéalement, cette prise de sang est réalisée par votre médecin ou au laboratoire 2 ou 3 jours avant votre venue et ainsi le jour de l’échographie nous pourrons vous donner tous les résultats. Sinon la prise de sang sera réalisée à Echofemme lors de l’échographie et vous aurez les résultats en 2 à 3 jours.
Avec ces 3 éléments, l’équipe d’EchoFemme réalise le test du Calcul de Risque :
- risque inférieur à 1/1000 : risque faible. Aucun examen supplémentaire n’est indiqué. Si vous le souhaitez, vous pouvez réaliser un TPNI (test sanguin sur l’ADN fœtal circulant dans le sang de la mère). Cependant, en cas de risque faible l’assurance maladie ne rembourse pas cet examen (500 à 800 CHF).
- risque compris entre 1/50 et 1/1000 : risque intermédiaire. Un TPNI est recommandé. (remboursé par l'assurance maladie)
- risque supérieur à 1/50 : risque augmenté. Un TPNI est recommandé, ou directement un test invasif (choriocentèse et/ou amniocentèse). Un conseil génétique sera réalisé avant un geste de ce type.
- risque supérieur ou égal à 1/10 : risque majeur. Un test invasif est recommandé en première instance.
Dès que le risque est considéré comme intermédiaire, les TPNI sont pris en charge par l’assurance maladie. Quand le risque est supérieur à 1/300, les tests invasifs sont pris en charge par l’assurance maladie.
Test TPNI
 Le dépistage des trisomies par test TPNI (Test de dépistage Prénatal Non Invasif)
Le dépistage des trisomies par test TPNI (Test de dépistage Prénatal Non Invasif)
Le TPNI est un test sanguin qui repose sur la présence d’ADN fœtal dans le sang maternel et permet de dépister les fœtus qui ont un risque augmenté de trisomie 21, 13 ou 18. Rapide, fiable et sans danger, le TPNI détecte plus de 99% d’entre-elles, tout en limitant le recours aux tests invasifs (choriocentèse et amniocentèse). Cependant, le TPNI n’est pas un test diagnostic au résultat 100% fiable : c’est un très bon test de dépistage mais il peut dans de rares cas se tromper. Seuls les tests invasifs (choriocentèse et amniocentèse) sont des tests de certitude.
TPNI « risque faible »
Dans l’immense majorité des cas, et en tenant compte du résultat de votre calcul de risque, il sera possible de vous rassurer.
En cas de TPNI « risque faible », il est possible que le TPNI soit erroné et qu’en réalité il y ait une trisomie (faux négatif). Ce cas est cependant, mais c’est extrêmement rare.
TPNI « risque élevé »
Une trisomie est fortement suspectée, il faut obligatoirement effectuer une choriocentèse ou une amniocentèse pour confirmer l’information du TPNI.
En cas de TPNI « risque élevé », dans 0.3% des cas, il s’agit d’une fausse alerte (faux positif) : le TPNI montre un risque élevé de trisomies mais votre fœtus n’a rien. Un test invasif (choriocentèse et amniocentèse) étant de toute façon pratiqué quand un TPNI est positif, vous serez très vite informée.
Le TPNI
- est remboursé par votre assurance maladie si votre test du Calcul de Risque pour une des 3 trisomies est intermédiaire ou augmenté. Si votre test du Calcul de Risque vous donne un risque faible de trisomies mais que vous souhaitez faire le TPNI, son prix est d’environ 500 CHF
- ne remplace pas l’échographie du 1er trimestre avec le calcul de risque des 3 trisomies. En effet, cette première échographie sert à identifier bien d’autres maladies que les trisomies et reste un élément essentiel pour le suivi de votre grossesse.
- peut déceler d’autres anomalies en dehors de la trisomie 21,13 et 18. Il s’agit d’un TPNI plus complet, mais les frais supplémentaires seront à votre charge (300 CHF en plus si vous avez un test de Calcul de Risque intermédiaire ou augmenté, et environ 800 CHF si votre risque est faible).
Test Chorioentese-Amniocentese
Le diagnostic des trisomies par les tests invasifs : Chorioentese et Amniocentese
Les tests invasifs diagnostiquent les trisomies mais aussi de nombreuses autres anomalies génétiques. Ils donnent une certitude sur la présence ou l’absence d’anomalies génétiques.
La choriocentèse consiste à prélever par aspiration des cellules dites chorioniques (cellules du placenta). Ce test est invasif mais a comme avantage de pouvoir être réalisé entre 11 et 14 SA soit très précocement, contrairement à l’amniocentèse (prélèvement de liquide amniotique) qui se pratique à partir de 16 SA seulement.
À l'issue du prélèvement de choriocentèse ou d’amniocentèse, les cellules prélevées seront analysées en laboratoire pour établir le caryotype (arrangement des chromosomes) ou rechercher des duplications et des micro-délétions (array-cgh). Une étude d’un ou plusieurs gènes à l’origine d’une maladie est également possible (exome). Les résultats sont disponibles en 1 jour pour les trisomies et anomalies des chromosomes sexuels, ou en 7 à 10 jours pour les array-cgh, ou en plusieurs semaines pour l’exome.
Une amniocentèse peut être indiquée après une choriocentèse si les résultats doivent être confirmés.
La bonne nouvelle est que ces tests invasifs (choriocentèse ou amniocentèse) comportent moins de risques que nous le pensions précédemment. Le risque est décrit comme négligeable s’ils sont pratiqués par un médecin expérimenté. Précisons que la choriocentèse est potentiellement plus sûre que l’amniocentèse.
Dès un risque de 1/300, les tests invasifs sont pris en charge par l’assurance maladie.
Pre-Eclampsie
 Cette maladie peut apparaitre à la fin du 2ème trimestre ou au 3ème trimestre. Elle est marquée en particulier par une hypertension dont les conséquences peuvent être graves pour la mère et le fœtus. Malheureusement il n’existe pas de traitement pour une pré-éclampsie ayant débuté. Le seul moyen pour que la mère guérisse est l’accouchement lui-même, avec comme conséquence un accouchement qui peut être très ou trop prématuré.
Cette maladie peut apparaitre à la fin du 2ème trimestre ou au 3ème trimestre. Elle est marquée en particulier par une hypertension dont les conséquences peuvent être graves pour la mère et le fœtus. Malheureusement il n’existe pas de traitement pour une pré-éclampsie ayant débuté. Le seul moyen pour que la mère guérisse est l’accouchement lui-même, avec comme conséquence un accouchement qui peut être très ou trop prématuré.
Heureusement il est possible de prévenir efficacement la pré-éclampsie qui apparaît avant 37 SA et éviter son apparition. Pour cela il faut débuter avant 16 SA un traitement d’Aspirine 150mg/jour et le maintenir pendant toute la grossesse (jusqu’à 36 SA). Il ne sert à rien de débuter ce traitement après 16 SA car il n’aura pas d’effet. D’où le grand intérêt de déterminer quelles femmes sont à risque de pré-éclampsie lors de l’échographies du 1er trimestre qui se pratique un mois avant, vers 12 SA. Ceci vaut également pour le retard de croissance intra-utérin. Pour ce faire on pratique un test de Calcul de Risque de la pré-éclampsie.
Calcul de risque
Le dépistage de la Pre-eclampsie et du retard de croissance intra-uterin (RCIU) par le test du calcul de risque
Ce test de calcul de risque permet d’estimer votre risque d’avoir une pré-éclampsie et s’effectue lors d’une seule visite médicale à Echofemme grâce à 4 éléments :
- un questionnaire médical pour dépister vos éventuels facteurs de risque:
- si votre mère a eu une pré-éclampsie
- si vous avez déjà eu une pré-éclampsie ou un bébé de petits poids
- si vous fumez
- si vous avez un diabète sous insuline
- une hypertension chronique
- un lupus
- un syndrome des antiphospholipides,
- le mode de conception (fécondation in vitro)
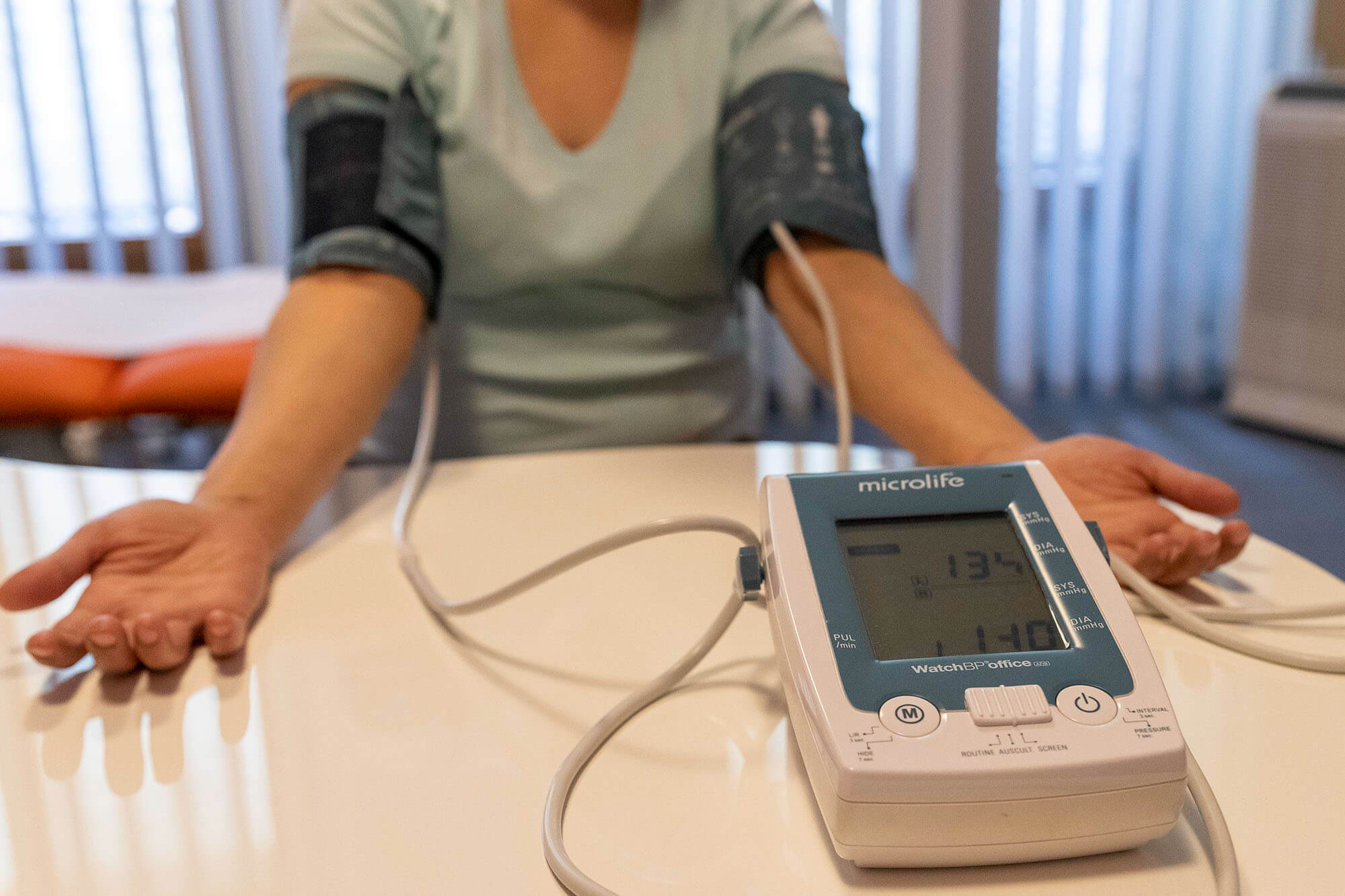
- votre tension artérielle.
- le flux dans vos artères utérines (par doppler) durant l’échographie
- une prise de sang pour le dosage du PLGF, qui doit être réalisée après 11 SA et avant 14 SA (votre fœtus doit mesurer au moins 45 mm lors de la prise de sang).
Idéalement cette prise de sang est réalisée par votre médecin ou au laboratoire 2 ou 3 jours avant votre venue à Echofemme en même temps que la prise de sang pour les trisomies. Ainsi le jour de l’échographie nous pourrons vous donner tous les résultats. Sinon la prise de sang sera réalisée à Echofemme lors de l’échographie et vous aurez les résultats en 2 à 3 jours.
Avec ces 4 éléments l’équipe d’EchoFemme réalise le calcul de risque :
- risque inférieur à 1/100 : risque faible de prééclampsie ou de RCIU avant 37 SA : aucune prophylaxie par l’aspirine n’est nécessaire et un suivi classique est préconisé.
- risque supérieur à 1/100 : risque augmenté de prééclampsie ou de RCIU avant 37 SA : dans ce cas, en l’absence de contre-indications (allergie), une prévention par Aspirine à faible dose (150 mg le soir au coucher à prendre jusqu’à 36 SA) est alors indiquée selon un protocole simple qui vous sera détaillé, ceci fait quasi disparaître le risque de pré-éclampsie.
L'importance du dépistage avec la Dre Romaine Robyr, gynécologue spécialiste en médecine fœto-maternelle et ultrasonographie prénatale, à découvrir en vidéo :
Visionnez la vidéo témoignage d'une patiente touchée par la pré-éclampsie :
