Surmédicalisation et soins inappropriés
Introduction
En juin 2020, l’Hôpital de La Tour est le premier établissement privé de Suisse romande à devenir partenaire de l’association smarter medicine – Choosing Wisely Switzerland.
L’Hôpital de La Tour adhère ainsi au principe selon lequel un traitement ne doit être suivi que s’il est effectivement utile.
Plusieurs actes médicaux pouvant porter préjudice aux patients lorsqu'ils sont prescrits de manière inappropriée ont ainsi été identifiés : les prescriptions de certaines classes de médicaments (antibiotiques, inhibiteurs de la pompe à protons et benzodiazépines), les prélèvements de sang, les transfusions sanguines, les examens radiologiques irradiants et les sondes urinaires. Pour chacun de ces actes, des indicateurs ont été développés pour suivre le taux de prescription ou la durée.
Pourquoi ces indicateurs sont-ils importants ?
Les indicateurs ci-dessous concernent des actes médicaux. L'objectif n'est pas de les éliminer mais de n'y recourir que lorsqu'il y a une réelle plus-value pour le patient.
Les principaux indicateurs
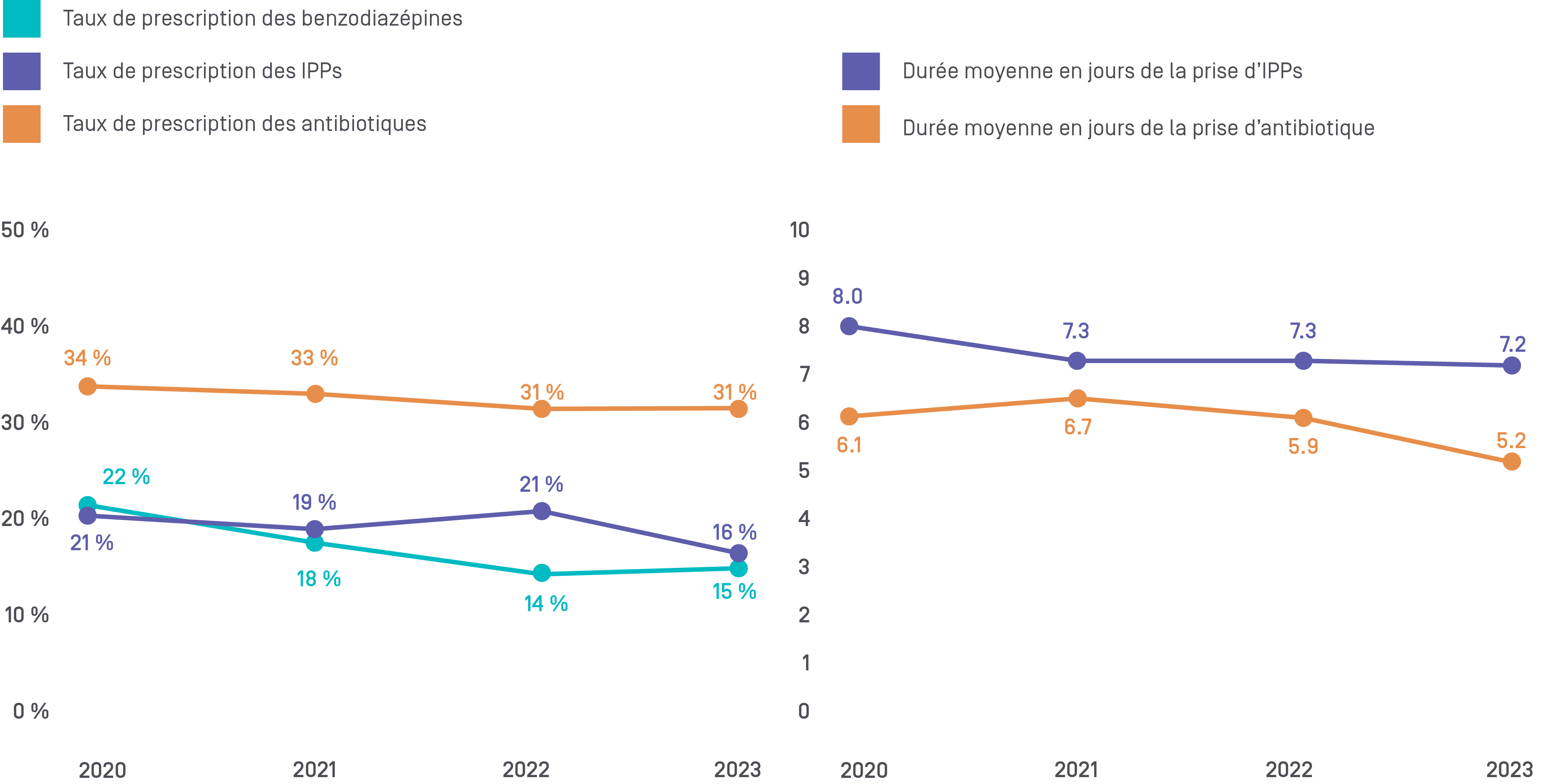
1. Prescription des benzodiazépines
Les benzodiazépines sont trop souvent prescrites en milieu hospitalier pour traiter les problèmes d’insomnie. En Suisse, on estime qu’un patient sur cinq va recevoir une benzodiazépine durant son séjour hospitalier. Or, des études à grande échelle montrent que le risque de chutes et de fractures peut plus que doubler chez les personnes âgées prenant des benzodiazépines et d’autres hypnotiques sédatifs.
Il convient de reconnaître cette nocivité potentielle au moment d’opter pour des stratégies de traitement de l’insomnie, de l’agitation ou du délire. L’usage des benzodiazépines devrait être réservé aux symptômes de sevrage alcoolique, au delirium tremens ou aux cas de trouble d’anxiété généralisée sévère ne répondant pas aux autres traitements.
2. Prescription des IPPs
Les inhibiteurs de la pompe à protons (IPPs) comptent parmi les médicaments les plus prescrits en Suisse. Or, il est estimé qu'entre 30 et 50% des prescriptions d’IPPs ne sont pas justifiées. La surprescription des IPPs est non seulement due au non-respect des indications, mais également à la poursuite du traitement sans réévaluation lors des transitions de soins, et à un effet rebond mal supporté par les patients lors du sevrage. L’indication des IPPs doit être réévaluée lors de chaque transition de soins, comme par exemple en respectant les recommandations de bonne pratique clinique afin d’éviter d’exposer inutilement les patients à des effets secondaires reconnus tels que les infections digestives à Clostridium difficile à l'hospitalisation et au retour à domicile.
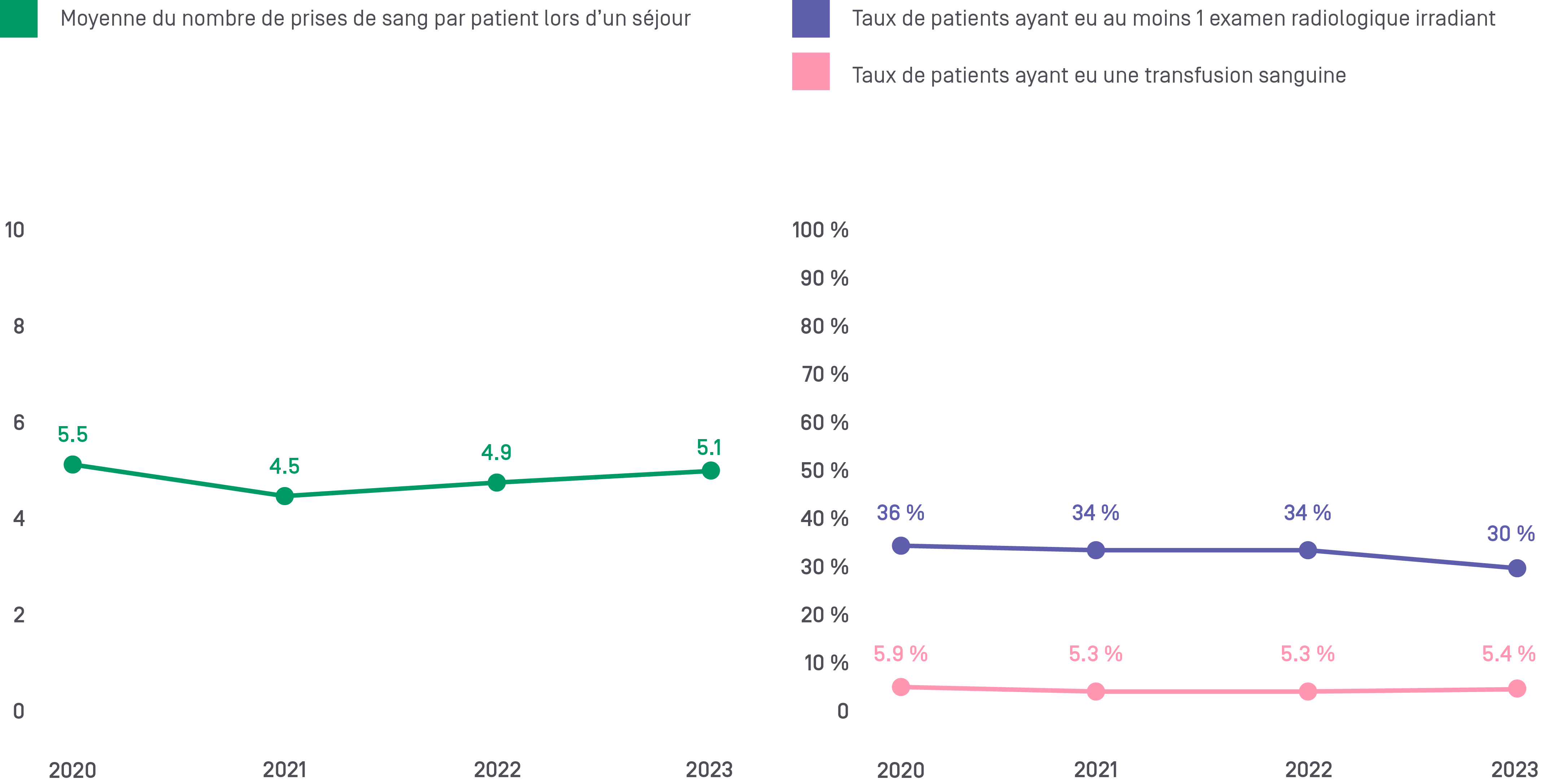
3. Transfusions sanguines
Selon les recommandations internationales, une politique de transfusion libérale est non seulement inutile, mais peut aussi s’avérer néfaste dans certaines situations. La transfusion sanguine comporte en effet des risques infectieux, allergiques et hémodynamiques. Il est donc nécessaire d’optimiser l’utilisation de cette ressource rare et coûteuse. Les directives internationales préconisent une politique restrictive dans l’utilisation des transfusions sanguines, avec un seuil de transfusion de 70-80 g/l, sauf exception. Le clinicien devrait toujours débuter une transfusion par un seul culot érythrocytaire et recontrôler la valeur d’hémoglobine avant d’en administrer un deuxième, en dehors des situations hémorragiques.
4. Prises de sang répétées
De nombreux examens de laboratoire sont demandés à intervalles réguliers, parfois quotidiennement. Or, un examen de laboratoire devrait être demandé uniquement si le résultat du test permet de répondre à une question clinique précise. La prescription régulière des tests augmente les coûts de la santé, ne profite pas aux patients et peut en fait leur nuire, en raison d’effets néfastes tels qu’une douleur lors du prélèvement, une anémie et une cascade d’examens complémentaires inutiles secondaires à un test faussement positif.
5. Les examens radiologiques
Les examens radiologiques exposent les patients à des irradiations potentiellement toxiques. Ces examens sont nécessaires uniquement s’ils permettent de répondre à une question clinique et s’il n’existe pas d’alternative non irradiante. Par exemple, une étude à Genève a révélé que les radiographies de l’abdomen aux urgences sont prescrites de manière inappropriée dans plus de la moitié des cas. Cet examen a pourtant un taux d’irradiation quasiment équivalent à un CT low dose et les informations obtenues sont souvent insuffisantes pour aider le clinicien à prendre les bonnes décisions de prise en charge.
6. Les antibiotiques
Plusieurs études ont montré que près de la moitié des traitements antibiotiques prescrits dans les milieux de soins ne sont pas indiqués, ont un spectre d’activité trop large ou sont prescrits sur une trop longue durée. A l’échelle du patient, un traitement trop long l’expose inutilement à un risque accru de complications comme une colite à Clostridium difficile. A l’échelle populationnelle, l'usage abusif ou excessif des antibiotiques accélère le phénomène de résistance, de même que de mauvaises pratiques de prévention. Le respect strict des recommandations permet de réduire ces inconvénients.
Les médicaments
Le matériel médical
Les mesures prises à des fins d'amélioration et d'interventions pédagogiques
En plus d’une campagne de sensibilisation en interne, les médecins prescripteurs de ces actes bénéficient de modules de formation continue et accèdent à des tableaux de bord leur permettant de situer leur volume de prescription par rapport à celui de leurs collègues. Par cette prise de conscience et ces interventions pédagogiques, les médecins sont ainsi encouragés à remettre en cause leur pratique et à se poser la question du bénéfice pour le patient avant chaque prescription.